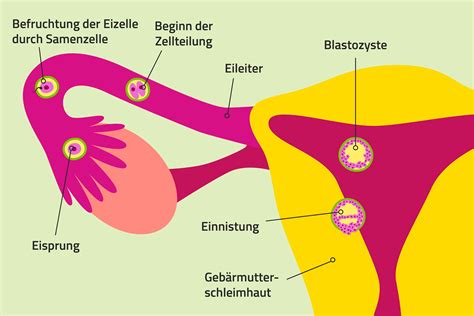
Es gibt verschiedenste Methoden der künstlichen Befruchtung. Welches Verfahren im Falle einer Unfruchtbarkeit am sinnvollsten ist, hängt von der individuellen Situation ab. Zunächst erfolgt daher eine sorgfältige Diagnostik bei beiden Partnern, um festzustellen, welche Ursache der Unfruchtbarkeit zugrunde liegt.
Gesetzliche Regelungen in Deutschland
Die rechtlichen Bedingungen in Deutschland schließen einige Maßnahmen aus, die in anderen europäischen Ländern erlaubt sind. Dazu gehört zum Beispiel die genetische Untersuchung von künstlich befruchteten Embryonen vor der Rückführung in den Mutterleib (Präimplantationsdiagnostik), die nur in Ausnahmefällen, innerhalb sehr enger Grenzen und nach Prüfung durch eine Ethikkommission erlaubt ist. Das Implantieren von mehr als drei Embryonen oder das Einfrieren oder Weiterkultivieren von bereits geteilten Embryonen (=Zweizellern) ist in Deutschland ebenfalls verboten. Das Klonen, die Auswahl nach Geschlecht oder eine Veränderung der Erbinformationen sind ausdrücklich verboten und unter Strafe gestellt.
Methoden der künstlichen Befruchtung
Insemination
Die Insemination wird meist dann angewandt, wenn beim Mann eine zu geringe Samenmenge oder eine mangelnde Qualität des Spermas festgestellt wurde. Bei der Frau kann zum Beispiel eine Unfruchtbarkeit aufgrund einer Störung im Bereich des Gebärmutterhalses der Grund für eine Insemination sein. Um eine Schwangerschaft zu ermöglichen, werden die Samenzellen direkt mit einer Spritze oder über einen weichen Katheter in die Gebärmutter (intrauterin), den Gebärmutterhals (intrazervikal) oder den Eileiter (intratubar) gespritzt. Die Samenzellen müssen dann selbständig bis zur befruchtungsfähigen Eizelle finden.
Es werden zwei Formen der Insemination unterschieden:
- Homologe Insemination: Bei dieser Form wird der Samen des Ehemannes verwendet.
- Heterologe Insemination: Hier wird der Samen eines anonymen Spenders verwendet.
Zulasten der GKV ist gemäß § 27a SGB V ausschließlich die homologe Insemination erbringbar.
In-Vitro-Fertilisation (IVF)
Die In-Vitro-Fertilisation (IVF) ist eine Befruchtung, die in einem Reagenzglas durchgeführt wird ("in vitro" heißt "im Glas"). Dazu werden der Frau befruchtungsfähige Eizellen entnommen. Diese werden in eine Nährlösung gegeben und mit den Samenzellen des Partners befruchtet.
Gesetzliche Regelungen greifen bei der IVF besonders streng. Die Anzahl der Eizellen, die bei der Wiedereinpflanzung Verwendung finden dürfen, ist auf drei begrenzt. Wenn keine geschlechtsgebundene Erbkrankheit besteht, ist das Geschlecht des Kindes nicht wählbar.
Um genügend befruchtungsfähige Eizellen aus den Eierstöcken zu bekommen, wird vor einer IVF in der Regel eine Behandlung mit Hormonen durchgeführt. Dabei werden die Eierstöcke soweit angeregt, dass mehrere befruchtungsfähige Eizellen gewonnen werden können. Die Maßnahme, auf diese Weise gewonnene, überzählige Eizellen einzufrieren, ist in Deutschland verboten.
Die Erfolgsrate der IVF, bei der die Geburt eines gesunden Kindes erfolgt, liegt bei 25 bis 30 Prozent.
Intrazytoplasmatische Spermieninjektion (ICSI)
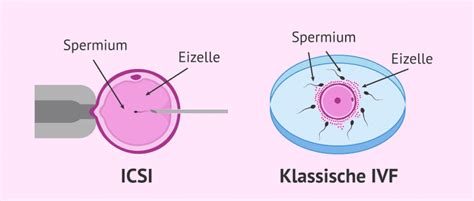
Die Mikroinjektion, oder intrazytoplasmatische Spermieninjektion (ICSI), ist ebenfalls ein abgewandeltes Verfahren der In-vitro-Fertilisation. Bei der ICSI-Methode wird eine aus dem Ejakulat oder operativ aus den Hoden oder Nebenhoden gewonnene Samenzelle direkt in die weibliche Eizelle injiziert. Reproduktionsmedizinerinnen und Reproduktionsmediziner wenden die Technik zum Beispiel an, wenn der männliche Partner zu wenig Samenzellen in seinem Ejakulat oder einen Verschluss der Samenwege hat. In rund 25 Prozent der Fälle kann mit diesem Verfahren eine Schwangerschaft herbeigeführt werden.
Intratubarer Gametentransfer (GIFT)
Beim GIFT werden der Frau mit Hilfe einer Laparoskopie (Bauchspiegelung) Eizellen entnommen. Diese werden dann, zusammen mit aufbereiteten Samenzellen des Partners in einen oder in beide Eileiter gespritzt. Dies kann entweder über die Bauchdecke oder mithilfe eines Katheters durch den Muttermund erfolgen. Die Befruchtung erfolgt dann auf natürlichem Wege. Das befruchtete Ei soll in die Gebärmutter wandern und sich dort einnisten.
Angewandt wird die GIFT-Methode, wenn die Ursachen der Unfruchtbarkeit nicht exakt ermittelt werden können. Auch beim Vorliegen einer Endometriose kann die Anwendung sinnvoll sein. Da die Erfolgsraten dieser Methode nicht höher liegen als bei der IVF, mit einer Bauchspiegelung unter Vollnarkose aber höhere Komplikationsrisiken einhergehen, wird der intratubare Gametentransfer heute nicht mehr oft praktiziert. Die Erfolgsquote liegt in etwa bei 20 Prozent.
Ablauf einer IVF-Behandlung im Detail
Die In-vitro-Fertilisation (IVF) - lateinisch für „Befruchtung im Glas“ - ist eine Methode zur künstlichen Befruchtung. Sie wurde in den 1960er und 1970er Jahren von Robert Edwards, der 2010 dafür den Nobelpreis für Medizin erhielt, Jean Purdy und Patrick Steptoe entwickelt. Vor Beginn der Behandlung erfolgt bei beiden Partnern eine medizinische Abklärung. Dazu gehören genetische Untersuchungen, etwa die Bestimmung des Karyotyps (normal: Frau 46,XX; Mann 46,XY; abweichend z. B. ...).
1. Hormonelle Stimulation
Um mehrere Eizellen gleichzeitig heranreifen zu lassen, wird die körpereigene Hormonproduktion zunächst durch GnRH-Analoga/-Agonisten oder GnRH-Antagonisten gedrosselt („Downregulation“). Anschließend erfolgt die hormonelle Stimulation der Eierstöcke mit FSH-Präparaten über rund 10-12 Tage. Ziel ist die Reifung mehrerer Eizellen; als optimal gelten etwa 15 Eizellen pro Zyklus. Die Behandlung wird durch Ultraschalluntersuchungen regelmäßig überwacht, um Wachstum und Zahl der Follikel zu kontrollieren.
2. Gewinnung von Spermien und Eizellen
Parallel dazu erfolgt die Gewinnung der Spermien. Meist geschieht dies durch Masturbation, in Einzelfällen durch mikrochirurgische Verfahren wie die Hodenbiopsie (TESE). Vor der Verwendung werden die Spermien im Spermiogramm untersucht, u. a. bezüglich ihrer Morphologie (d. h. Form) und Beweglichkeit. Die gewonnenen Eizellen werden durch eine Follikelpunktion entnommen. Dies ist ein kleiner Eingriff, der unter leichter Sedierung durchgeführt wird, bei dem die Eizellen aus den Eierstöcken abgesaugt werden.
3. Befruchtung im Labor
Die Eizellen werden befruchtet. Dies gelingt mit einer Erfolgsrate von ca. 50 % bis 70 %. Bei der klassischen IVF werden die Eizellen mit dem aufbereiteten Sperma in einem Reagenzglas zusammengebracht. Es findet eine spontane Befruchtung statt. Bei der In-vitro-Maturation (IVM), einer experimentellen Technik, werden unreife Eizellen im Labor herangereift, wenn sie ein gewisses Reifestadium erreichen (Metaphase II). Im Gegensatz zur IVF ist bei einer IVM keine oder nur eine sehr niedrig dosierte Hormonbehandlung zur Stimulierung der Ovarien notwendig.
4. Embryotransfer (ET)
Die Eizellen werden mit dem aufbereiteten Sperma in einem Reagenzglas zusammengebracht. Es findet eine spontane Befruchtung statt. Die Eizellen werden mit dem aufbereiteten Sperma in einem Reagenzglas zusammengebracht. Es findet eine spontane Befruchtung statt. Die Zellen der Embryonen teilen sich zunächst etwa 1-2 mal am Tag. Der Embryotransfer (ET) ist ein sehr einfacher Eingriff, der etwa 5 Minuten dauert. Die Embryonen werden im Labor zusammen mit etwas Nährflüssigkeit mit einer Spritze in den vorderen Bereich des Transfer-Katheters hineingezogen. Dann führt der Arzt den Katheter durch den Muttermund in die Gebärmutterhöhle ein. In Deutschland dürfen maximal 3 Embryonen in die Gebärmutter transferiert werden.
ICSI: Eine spezielle Form der IVF
Die ICSI wird bei gestörter Beweglichkeit der Spermien, Spermien-Antikörpern oder sehr niedriger Spermienanzahl im Ejakulat verwendet. Eine weitere Indikation ist die ausgebliebene Befruchtung bei der klassischen In-vitro-Fertilisation (siehe oben) trotz unauffälliger Samenparameter. Bei der ICSI wird ein einzelnes Spermium unter mikroskopischer Sicht mittels eines Mikromanipulators in die vorbereitete Eizelle injiziert. Dasselbe Vorgehen wie bei der ICSI, jedoch werden die Spermien nicht aus dem Ejakulat, sondern aus einer Hodenbiopsie gewonnen. Entspricht ebenfalls dem ICSI-Vorgehen, wobei die Spermien unter Verwendung eines Operationsmikroskops direkt aus dem Nebenhoden (Epididymis) gewonnen werden.
Risiken und Erfolgschancen
Risiken der IVF und ICSI
Der G-BA hat die ICSI daraufhin überprüft, ob es nach Anwendung dieser Methode zu einer erhöhten Fehlbildungsrate kommt. Die Überprüfung zeigte, dass die Fehlbildungsraten sowohl bei durch ICSI als auch durch IVF gezeugten Kindern gegenüber natürlich gezeugten Kindern signifikant erhöht sind. Signifikante Unterschiede der Risikoerhöhung zwischen IVF und ICSI sind dagegen nicht feststellbar.
In die Richtlinien zur Künstlichen Befruchtung wurde daher für Ärztinnen und Ärzte, die reproduktionsmedizinische Leistungen anbieten, die Verpflichtung aufgenommen, über das erhöhte Fehlbildungsrisiko bei ICSI oder IVF im Vergleich zur natürlichen Empfängnis zu informieren.
Die Methoden der assistierten Befruchtung führen nur zu einem geringen Anstieg des Fehlbildungsrisikos. Zum Teil beruht dies auf dem genetischen Hintergrundrisiko der betroffenen Paare mit unerfülltem Kinderwunsch. Zu beachten ist auch, dass Kinderwunschpatienten bei Eintritt der Schwangerschaft im Durchschnitt älter sind und damit durch natürliche Ursachen z.B.
Für die behandelten Frauen stellt die IVF eine körperliche Belastung dar. Hormonstimulationen können Nebenwirkungen wie Stimmungsschwankungen, Gewichtszunahme oder ein erhöhtes Thromboserisiko hervorrufen; die Eizellentnahme ist ein invasiver Eingriff mit den üblichen Operationsrisiken (z. B. ...).
Psychisch können sowohl Frauen als auch Männer unter dem oft langjährigen unerfüllten Kinderwunsch und wiederholten, erfolglosen Behandlungszyklen leiden. Studien zeigen ein erhöhtes Risiko für Stress, depressive Symptome und Partnerschaftsprobleme, insbesondere nach mehreren gescheiterten Versuchen. Aussagen zu möglichen späteren psychischen Problemen bei durch IVF gezeugten Kindern sind hingegen umstritten.
Erfolgschancen
Die Erfolgschancen hängen jedoch von verschiedenen Faktoren ab - insbesondere vom Alter der Frau, der Eizell- und Spermienqualität und anderen medizinischen Voraussetzungen. Eine umfassende Anamnese und Diagnostik ist daher entscheidend, um für Sie die passende Behandlung zu gestalten.
Der Erfolg der Behandlung hängt stark vom Alter der Frau ab. Bei 30-jährigen Frauen liegt die durchschnittliche Geburtenrate pro Behandlungszyklus bei rund 30 %, bei 40-jährigen Frauen noch bei rund 14 %.
Die Erfolgsquote liegt in etwa bei 20 Prozent (GIFT).
Die Erfolgsrate der IVF, bei der die Geburt eines gesunden Kindes erfolgt, liegt bei 25 bis 30 Prozent.
In rund 25 Prozent der Fälle kann mit ICSI eine Schwangerschaft herbeigeführt werden.
Kosten und Kostenübernahme
In Deutschland gibt es rund 125 Kliniken und Fachzentren, die In-vitro-Fertilisationen anbieten. Sie führen jährlich etwa 70.000 Behandlungen durch, wobei eine Behandlung im Schnitt etwa 4.000 Euro kostet. So waren es 2016 bereits mehr als 90.000 Behandlungen, Tendenz weiterhin steigend. 2007 wurden 11.500 Kinder nach künstlicher Befruchtung geboren.
Die Kosten für eine IVF variieren je nach Kinderwunsch-Klinik und liegen bei etwa 3200 bis 3600 Euro. Unter bestimmten Umständen beteiligt sich die gesetzliche Krankenkasse an der Hälfte der Kosten. Private Krankenkassen übernehmen manchmal die Kosten komplett - sofern bei dem oder der Privatversicherten die Ursache für den unerfüllten Kinderwunsch zu finden ist. Es gibt zudem Möglichkeiten, weitere Unterstützung bei einigen Bundesländern zu beantragen.
Kostenübernahme in Deutschland
Die Kostenübernahme ist für Patienten in der gesetzlichen Krankenversicherung (GKV) in § 27a SGB V geregelt. Voraussetzungen für eine Kostenübernahme sind:
- Das Paar muss verheiratet sein.
- Es dürfen ausschließlich Ei- und Samenzellen der Ehegatten verwendet werden.
- Ehefrau und Ehemann müssen vor Behandlungsbeginn das 25. Lebensjahr vollendet haben.
- Die Ehefrau darf bei Beginn der Behandlung das 40., der Ehemann das 50. Lebensjahr noch nicht vollendet haben.
- Vor Beginn der Behandlung ist der Krankenkasse ein Behandlungsplan zur Genehmigung vorzulegen.
- Zusätzliche Beratung der Ehegatten über die Maßnahmen von einem Arzt, welcher die Behandlung nicht selbst durchführt, über eine solche Behandlung und Überweisung des beratenden Arztes.
- Bestehen einer hinreichenden Aussicht, dass durch die gewählte Behandlungsmethode eine Schwangerschaft herbeigeführt wird.
- Es darf vorher keine Sterilisation des Mannes oder der Frau durchgeführt worden sein (Ausnahmen bedürfen der Genehmigung der Krankenkasse).
- Durchführung eines HIV-Tests.
Kostenübernahme in Österreich
Bei bestimmten Indikationen übernimmt der österreichische IVF-Fonds seit dem Jahr 2000 bei bis zu vier IVF-Behandlungen 70 Prozent der Arzneimittel- und Behandlungskosten. Voraussetzung ist mindestens eine der folgenden medizinischen Indikationen: Beidseitig verschlossene oder sonst dauerhaft funktionsunfähige Eileiter, Endometriose, polyzystische Ovarien (PCO-Syndrom) oder seitens des Mannes Sterilität bzw. schwere männliche Infertilität. Das Paar muss in aufrechter Ehe oder in eheähnlicher Lebensgemeinschaft leben. Zum Zeitpunkt des Beginns des Versuches darf die Frau das 40. Lebensjahr (40. Geburtstag) und der Mann das 50. Lebensjahr (50. Geburtstag) noch nicht vollendet haben. Interessanterweise begründet in Österreich auch eine nachgewiesene Eileiterschwangerschaft vier weitere Versuche, nicht jedoch der Abortus vor der 8. Woche.
Ein Anbieter von IVF - und intracytoplasmatischen Spermieninjektion (ICSI) - in Wien verrechnet Kosten von rund 2700 Euro im Fall von Frauen unter 35 Jahren oder 2900 Euro bei 35-40-Jährigen. ICSI ist jeweils etwa 10 % teurer. Diese Beträge gelten ohne Steuern. Die Leistungen inkludieren Beratung, Medikamente und die IVF bis hin zur Feststellung oder auch Nicht-Feststellung einer Schwangerschaft.
Liegen bestimmte medizinischen Indikationen vor, etwa entfernte oder funktionsunfähige Eileiter (ausgenommen als Folge einer beabsichtigten Eileiterunterbindung), so übernimmt seit dem Inkrafttreten des IVF-Fondsgesetzes mit 1. Jänner 2000 (zuletzt 2018 geändert) der beim Bundesministerium für Arbeit, Soziales, Gesundheit und Konsumentenschutz (BMASGK) eingerichtete IVF-Fonds unter bestimmten Bedingungen 70 % der anfallenden Kosten.
Kosten in der Schweiz
In der Schweiz werden die Kosten für eine In-vitro-Fertilisation nicht von der Krankenkasse übernommen.
Besonderheiten und ethische Aspekte
Bei der IVF ist es möglich, dass die genetische und die soziale Elternschaft auseinanderfallen. So ist es im Extremfall denkbar, dass die Eizelle einer Spenderin mit der Samenzelle eines Spenders befruchtet und die auf diese Weise entstandene Zygote einer Leihmutter eingesetzt wird. Derartige Kombinationen sind allerdings ethisch problematisch. In manchen Ländern sind Eizellspenden und/oder Leihmutterschaften deshalb verboten, in vielen anderen gesetzlich geregelt.
In Deutschland sind sowohl die Eizellspende als auch die Leihmutterschaft durch das Embryonenschutzgesetz verboten. Dagegen ist die Samenspende erlaubt, was angesichts des Gleichbehandlungsgrundsatzes kritisch diskutiert wird.
Bei einer IVF werden häufig mehrere Eizellen befruchtet, um die Chancen auf eine erfolgreiche Schwangerschaft zu erhöhen. Die dabei entstehenden Embryonen können nicht immer alle im selben Zyklus übertragen werden. Eine Möglichkeit besteht in der Kryokonservierung, bei der Embryonen in flüssigem Stickstoff eingefroren und für spätere Behandlungszyklen aufbewahrt werden. In manchen Ländern ist auch die Nutzung für die Embryonenforschung gesetzlich geregelt. Um der Erzeugung von Embryonen „auf Vorrat“ vorzubeugen, ist in Deutschland lediglich die Kryokonservierung von imprägnierten Eizellen im sogenannten Vorkernstadium zulässig, also vor der Verschmelzung des mütterlichen und väterlichen Erbguts.
Mehrlingsschwangerschaften nach IVF stellen sowohl für die Mutter (z. B. Risiko für Präeklampsie, Gestationsdiabetes oder Thrombosen) als auch für die Kinder (z. B. ...) Risiken dar. Kommt es dennoch zu höhergradigen Mehrlingsschwangerschaften (z. B. mit vier oder mehr Feten), kann in Ausnahmefällen eine selektive Reduktion durchgeführt werden, um das Risiko für Mutter und Kinder zu verringern. Dabei werden ein oder mehrere Embryonen bzw. Föten gezielt nicht weiterentwickelt (Fetoreduktion).
In seltenen Fällen sind in Kinderwunschkliniken Verwechslungen von Embryonen oder Gameten dokumentiert worden.
Glossar wichtiger Begriffe
- AIH/AID: AIH = Einbringen einer aufbereiteten Samenprobe des Ehemannes in die Gebärmutter (artificial insemination by husband); AID = Einbringen einer aufbereiteten Samenprobe eines Samenspenders in die Gebärmutter (artificial insemination by donor).
- Auftauzyklus: Auftauen von kryokonservierten (tiefgefrorenen) befruchteten Eizellen.
- Embryo: Ein Lebewesen in der Frühphase seiner Entwicklung direkt nach der Verschmelzung des weiblichen und männlichen Erbmaterials.
- Embryotransfer (ET): Einbringen von Embryonen mittels eines feinen Katheters in die Gebärmutter.
- Follikelpunktion: Entnahme der während der hormonellen Stimulation gereiften Eizellen aus dem Eierstock.
- Hodenbiopsie/TESE: Operative Entnahme von Hodengewebe, um Spermien zu gewinnen. Wird eingesetzt, wenn sich im Ejakulat keine Spermien finden.
- Insemination: Einbringen von aufbereiteten Samenzellen in die Gebärmutter. Die Befruchtung findet innerhalb des Körpers statt.
- ICSI (Intracytoplasmatische Spermieninjektion): Eine einzelne Samenzelle wird mittels einer ultrafeinen Glaspipette in eine Eizelle gegeben.
- IVF (In-vitro-Fertilisation): Eizellen werden mit aufbereitetem Sperma im Reagenzglas zusammengebracht.
- Kryokonservation: Aufbewahren von Zellen oder Gewebe (z. B. Eizellen und Spermien) durch Einfrieren in flüssigem Stickstoff.
- PN-Stadium: Befruchtete Eizelle vor der Verschmelzung des weiblichen und männlichen Erbmaterials und vor der Zellteilung.
- Spermiogramm: Ergebnis einer Ejakulatsuntersuchung - dient zur Beurteilung der Zeugungsfähigkeit des Mannes.
- Stimulationsbehandlung: Siehe «Hormonelle Stimulation».
- Vasektomie: Unterbindung (Sterilisation) des Mannes durch operative Unterbrechung der Samenleiter.
🧪 Wie unterscheiden sich IVF und ICSI? - Wunschkind Klinik Dr. Brunbauer
tags: #ws #abkurzung #kunstliche #befruchtung