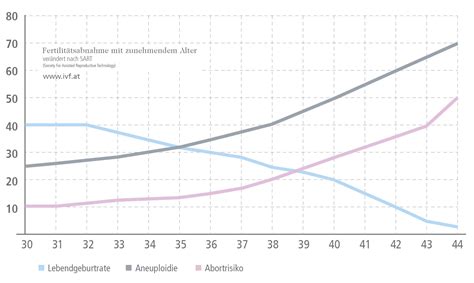
Die Frage nach der Ursache für eine schlechte Eizellenqualität ist ein zentrales Thema in der Reproduktionsmedizin, insbesondere da immer mehr Frauen ihren Kinderwunsch erst nach dem 35. Lebensjahr realisieren. Der Anstieg der späten Mutterschaft in den letzten zwei Jahrzehnten um 50% unterstreicht die Bedeutung dieses Themas. Mit zunehmendem Alter sinken die monatlichen Fruchtbarkeitsraten von Frauen deutlich. Ab dem 30. Lebensjahr sind diese Rückgänge gut dokumentiert, und mit 35 Jahren ist es für eine Frau etwa doppelt so schwierig, schwanger zu werden wie mit 25. Mit 40 Jahren sinkt die monatliche Fruchtbarkeitsrate auf lediglich 3-5%.
Der Hauptgrund für diese sinkende Fruchtbarkeit liegt in einer abnehmenden Eizellenmenge und einer nachlassenden Eizellenqualität. Eine Verschlechterung der Eizellenqualität verringert nicht nur die Chancen auf eine Schwangerschaft, sondern erhöht auch das Risiko einer Fehlgeburt. Es ist wichtig zu verstehen, dass die Eizellenmenge, oft als Ovarialreserve bezeichnet, und die Eizellenqualität unterschiedliche Aspekte der weiblichen Fruchtbarkeit darstellen.
Diagnostik der Eizellqualität und Ovarialreserve
Leider gibt es keinen direkten Test zur Beurteilung der Eizellenqualität. Die Eizellenmenge kann jedoch durch Tests wie den AMH-Bluttest (Anti-Müller-Hormon), FSH-Bluttests (follikelstimulierendes Hormon) und die Bestimmung der Antralfollikelzahl (mittels Ultraschall) eingeschätzt werden. Diese Marker geben Aufschluss über die Anzahl der noch vorhandenen Eizellen.
Ovarialreserve: Menge der Eizellen
Die Ovarialreserve ist die Fähigkeit des Eierstocks, auf eine Stimulation zu reagieren. Bei einem spontanen Zyklus entwickeln sich mehrere Follikel, die Eizellen enthalten. Einer dieser Follikel, der dominante, reift heran und gibt während des Eisprungs eine Eizelle frei. Wenn keine Schwangerschaft eintritt, stellen die Eierstöcke die Hormonproduktion ein, was zur Menstruation führt.
Die gesamte Eizellreserve wird bereits während der Schwangerschaft angelegt; danach werden keine neuen Eizellen mehr gebildet. Bei der Geburt verfügt ein Mädchen über etwa eine bis zwei Millionen Eizellen, bei der Pubertät sind es noch etwa 400.000. Die Anzahl der Eizellen nimmt kontinuierlich ab. Der AMH-Wert gibt Auskunft darüber, ob die Eizellreserve dem Alter entsprechend normal ist oder ob das Risiko einer frühzeitigen Menopause besteht.
Methoden zur Beurteilung der Ovarialreserve:
- Antralfollikelzählung: Eine Ultraschalluntersuchung zu Beginn des Zyklus (2.-8. Tag) zur Bestimmung der Anzahl von Follikeln mit einer Größe zwischen 2 und 8 mm.
- FSH-Bestimmung: Messung des follikelstimulierenden Hormons zu Beginn des Zyklus (2.-4. Tag). Hohe Werte deuten auf eine geringe Ovarialreserve hin.
- Clomifentest: Messung von FSH und Östradiol am 3. und 10. Zyklustag nach Gabe von Clomifencitrat.
- Inhibin B: Ein Hormon, das von Zellen in der äußeren Schicht kleiner Follikel produziert wird und den FSH-Abfall reguliert.
- AMH (Anti-Müller-Hormon): Ein Hormon, das ebenfalls in kleinen Follikeln gebildet wird und die Rekrutierung von Follikeln reguliert. Der AMH-Wert ist altersabhängig und sinkt ab Mitte 20 langsam ab. Ein hoher AMH-Wert kann auf ein PCO-Syndrom hinweisen.

Es ist wichtig zu beachten, dass eine Frau mit geringer Ovarialreserve durchaus schnell schwanger werden kann, wenn noch genügend qualitativ gute Eizellen vorhanden sind. Der AMH-Wert sagt nichts über die Eizellenqualität aus.
Faktoren, die die Eizellenqualität beeinflussen
Die Eizellenqualität wird von mehreren Faktoren beeinflusst. Mit zunehmendem Alter beschleunigt sich die Follikelatresie, d. h. der Verlust sich entwickelnder Eizellen. Die genauen Mechanismen dieses altersbedingten Rückgangs sind Gegenstand laufender Forschung.
Mögliche Ursachen und Risikofaktoren für schlechte Eizellenqualität:
- Alter: Mit zunehmendem Alter nimmt die Qualität der Eizellen ab.
- Genetische Faktoren: Polymorphismen von Hormonrezeptoren (FSH- und LH-Rezeptoren) können die Reaktion auf Stimulation beeinflussen.
- Essstörungen und Untergewicht: Frühere Essstörungen mit starkem Untergewicht können die Eizellen geschädigt haben.
- Stimulationsprotokolle bei ICSI: Eine hohe Stimulation mit bestimmten Medikamenten kann die Eizellqualität beeinflussen oder die Rate unreifer Eizellen erhöhen. Es gibt die Vermutung, dass die Eizellqualität im natürlichen Zyklus besser sein könnte.
- Schlafstörungen: Massive Schlafstörungen, wie 1-2 Stunden Schlaf pro Nacht, können zu hormonellen Schwankungen führen.
- Chronischer Stress: Stress kann zu erheblichen hormonellen Schwankungen führen und Schwierigkeiten beim Schwangerwerden verursachen.
- Krankheiten: Endometriose, PCOS (Polyzystisches Ovarialsyndrom), Insulinresistenz und chronische Entzündungen können die Fruchtbarkeit beeinträchtigen.
- Umweltfaktoren: Endokrine Disruptoren wie Phthalate und BPA werden verdächtigt, die Eizellreserve zu reduzieren.
- Rauchen: Rauchen ist ein gut dokumentierter Risikofaktor für verminderte Fruchtbarkeit und kann die Follikelatresie beschleunigen und die Eizellenqualität verschlechtern.
- Vitamin- und Mineralstoffmangel: Ein Mangel an bestimmten Vitaminen und Mineralstoffen, wie z. B. Vitamin D, kann die Fruchtbarkeit beeinflussen.
Kinderwunsch Ernährung - Mythen und Fakten | Fruchtbarkeit steigern durch gesunde Ernährung?
Ein normalisierter BMI und ein gesundes Essverhalten sind wichtig. Bei Frauen mit PCOS kann eine Insulinresistenz vorliegen, die mit Metformin und Myo-Inositol behandelt werden kann.
Verbesserung der Eizellenqualität und Fruchtbarkeit
Obwohl es keine Methoden zur direkten Verbesserung der Eizellenqualität gibt, können verschiedene Lebensstilfaktoren die allgemeine reproduktive Gesundheit und damit die Chancen auf eine erfolgreiche Schwangerschaft verbessern.
Lebensstiländerungen zur Förderung der Fruchtbarkeit:
- Nicht rauchen: Aufhören zu rauchen ist einer der vorteilhaftesten Schritte zur Verbesserung der Fruchtbarkeit.
- Gesundes Gewicht anstreben: Sowohl Unter- als auch Übergewicht können Fruchtbarkeitsprobleme verursachen. Ein gesunder BMI durch Ernährungsumstellung und körperliche Aktivität kann die Schwangerschaftsergebnisse verbessern.
- Ausgewogene Ernährung: Eine nährstoffreiche Ernährung mit viel Obst, Gemüse, magerem Eiweiß und Vollkornprodukten ist empfehlenswert. Die Aufnahme von Omega-3-Fettsäuren könnte die Fruchtbarkeit steigern. Hoher Koffeinkonsum sollte vermieden werden.
- Stressbewältigung: Techniken zur Stressreduzierung wie Akupunktur können helfen, hormonelle Schwankungen auszugleichen und die Fruchtbarkeit zu verbessern.
- Ausreichender Schlaf: Sicherstellen eines regelmäßigen und ausreichenden Schlafs ist essenziell für die hormonelle Balance.
- Supplementierung:
- Vitamin D: Ein niedriger Vitamin-D-Spiegel sollte korrigiert werden.
- TSH-Wert: Ein TSH-Wert unter 1 ist wünschenswert.
- Ferritin-Wert: Ein Ferritin-Wert über 50 wird empfohlen.
- DHEA: Kann bei Mangel getestet und supplementiert werden.
- Omega-3-Fettsäuren: Fischöl wird oft empfohlen.
- Coenzym Q10: Wird oft zur "Pimp my eggs"-Kur empfohlen.
- Darmgesundheit: Eine gesunde Darmflora und Stoffwechselgesundheit können sich positiv auf die Fruchtbarkeit auswirken.
IVF und alternative Wege zur Elternschaft
Die In-vitro-Fertilisation (IVF) kann die Chancen auf eine Befruchtung bei einer geringen Eizellzahl verbessern, ist aber kein Mittel zur Steigerung der Eizellenqualität selbst. Bei altersbedingter Unfruchtbarkeit und eingeschränkter Eizellenqualität, auch wenn Bemühungen zur Verbesserung der Fruchtbarkeit erfolglos bleiben, gibt es alternative Wege zur Elternschaft.
Die Eizellspende bietet besonders hohe Erfolgsraten und ist eine sinnvolle Option für Frauen über 35. Sie ermöglicht Frauen, die keine genetische Verbindung haben, dennoch eine frühe Bindung durch das Austragen und Gebären ihres Kindes aufzubauen.
Zusammenhang zwischen Stimulation und Eizellqualität
Es gibt die Frage, ob die Eizellqualität bei einer ICSI mit der Anzahl der entnommenen Eizellen abnimmt. Eine Überstimulation könnte die Qualität der reifen Eizellen beeinträchtigen oder lediglich den Anteil unreifer Eizellen erhöhen. Die Reduktion von Medikamenten wie Menogon kann Auswirkungen auf den Zyklus haben. Bei der Punktion können trotz guter Ausbeute an Eizellen nur wenige reif sein oder sich befruchten lassen, was auf eine eingeschränkte Qualität hindeuten kann.
Die Untersuchung der "Genetik" per Blutabnahme kann Aufschluss über genetische Veranlagungen geben. Bei individuellen Markenempfehlungen von Experten handelt es sich nicht um bezahlte Werbung, sondern um die jeweilige Empfehlung des Experten.