Normalerweise wandert die befruchtete Eizelle nach ihrer Befruchtung in die Gebärmutter, um sich dort einzunisten und weiterzuentwickeln. Manchmal jedoch erreicht die Eizelle die Gebärmutter nicht und nistet sich bereits auf dem Weg dorthin ein. Wenn sich die befruchtete Eizelle außerhalb der Gebärmutter einnistet, geschieht dies meist im Eileiter. Dies wird als Eileiterschwangerschaft oder Extrauteringravidität (EUG) bezeichnet. In sehr seltenen Fällen kann sich die Eizelle auch in den Eierstöcken, im Gebärmutterhals oder in der Bauchhöhle einnisten.
Eine Eileiterschwangerschaft muss immer abgebrochen werden, da sich der Embryo außerhalb der Gebärmutter nicht entwickeln kann. Zudem besteht eine erhebliche Gefahr, dass der Eileiter reißt, was einen lebensbedrohlichen Notfall darstellt.
Glücklicherweise kommt eine Eileiterschwangerschaft nur bei einem bis zwei Prozent aller Schwangerschaften vor. Das Risiko dafür steigt mit dem Alter der Frau.
- Jünger als 20 Jahre: ca. 0,4 Prozent
- Zwischen 20 und 30 Jahren: ca. 0,7 Prozent
- Älter als 30 Jahre: ca. 1,3 bis 2 Prozent
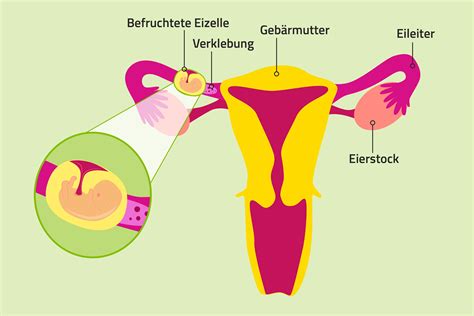
Ursachen für eine Eileiterschwangerschaft
Wenn die befruchtete Eizelle die Gebärmutter nicht erreicht, können verschiedene Gründe dafür verantwortlich sein. Zum einen können Verwachsungen im Eileiter den Weg der Eizelle behindern. Diese können beispielsweise durch vorherige Operationen an den inneren Geschlechtsorganen, Entzündungen infolge sexuell übertragbarer Infektionen (wie Gonorrhoe oder Chlamydien) oder durch Endometriose entstehen.
Zum anderen kann eine verminderte Aktivität der Flimmerhärchen, die die Eizelle in Richtung Gebärmutter transportieren, eine Ursache sein. Auch eine schwache Muskulatur des Eileiters kann den Transport behindern. Angeborene anatomische Anomalien, wie Nebenröhren des Eileiters, können ebenfalls zu einer Fehllage führen.
Weitere Faktoren, die das Risiko einer Eileiterschwangerschaft erhöhen:
- Vorangegangene Eileiterschwangerschaften
- Operationen an Gebärmutter, Gebärmutterhals, Eileiter oder Eierstöcken
- Empfängnis trotz Anwendung einer Spirale (Intrauterinpessar)
- Rauchen vor der Schwangerschaft
- Zunehmendes Lebensalter
- Kinderwunschbehandlungen wie In-vitro-Fertilisation (IVF)
- Störungen des hormonellen Gleichgewichts
Bei Frauen, die bereits eine Eileiterschwangerschaft hinter sich haben, ist das Risiko für eine erneute Eileiterschwangerschaft erhöht. Auch bei einer Schwangerschaft trotz Sterilisation der Eileiter ist das Risiko für eine Eileiterschwangerschaft signifikant höher.
Symptome einer Eileiterschwangerschaft
Gerade in den ersten Schwangerschaftswochen unterscheiden sich die Anzeichen einer Eileiterschwangerschaft oft kaum von denen einer normalen Schwangerschaft. Dazu gehören das Ausbleiben der Menstruationsblutung, morgendliche Übelkeit, Brustspannen und ein positiver Schwangerschaftstest, da der Körper das Hormon Beta-hCG produziert.
Wenn sich die befruchtete Eizelle weiter teilt und embryonales Gewebe heranwächst, werden die Anzeichen deutlicher. Zu den typischen Warnzeichen, die meist ab der sechsten bis voraussichtlich neunten Schwangerschaftswoche auftreten, gehören:
- Vaginalblutungen (Schmierblutungen oder menstruationsähnliche Blutungen)
- Schmerzen im Unterleib: Diese können einseitig auftreten und sich mit zunehmendem Wachstum des embryonalen Gewebes verstärken. Der Druck auf die Nerven im Bauchraum kann dazu führen, dass der Schmerz bis in die Schultern ausstrahlt.
- Erhöhte Körpertemperatur (bei etwa 20% der Betroffenen)
- Übelkeit
- Kreislaufbeschwerden
- Kurzatmigkeit
- Häufiger Stuhldrang durch Druck auf die Nerven
Die meisten Eileiterschwangerschaften enden in den ersten drei Schwangerschaftsmonaten von allein durch eine Fehlgeburt. Dies geschieht, da der Eileiter nicht für die Versorgung eines wachsenden Embryos ausgelegt ist und dieser nicht genügend Nährstoffe erhält.
Risiken und Notfallsituationen
Wächst das embryonale Gewebe weiter, kann es zum Aufreißen des Eileiters (Eileiterruptur) kommen. Dies führt zu starken inneren Blutungen im Bauchraum, die lebensbedrohlich sein können. Die Symptome einer solchen Notfallsituation umfassen:
- Heftige, plötzliche Schmerzen im Bauchraum
- Benommenheit
- Ohnmacht
- Blutmangelschock
Bei Auftreten dieser Symptome ist ein sofortiger Notarztruf zwingend erforderlich.
Diagnose einer Eileiterschwangerschaft
Die Diagnose einer Eileiterschwangerschaft erfordert eine genaue gynäkologische Untersuchung. Während der Untersuchung können erhöhte Druckempfindlichkeiten und schmerzende Bereiche im Unterleib festgestellt werden.
Eindeutig abklären lässt sich der Verdacht auf eine Eileiterschwangerschaft durch eine Kombination aus:
- Ultraschalluntersuchung: Insbesondere eine transvaginale Ultraschalluntersuchung (durch die Scheide) ist entscheidend. In der Regel wird diese zwischen der neunten und zwölften Schwangerschaftswoche durchgeführt. Wenn sich der Embryo auf dem Ultraschallbild nicht in der Gebärmutter nachweisen lässt, obwohl ein positiver Schwangerschaftstest vorliegt, ist dies ein wichtiges Indiz für eine Eileiterschwangerschaft. Bei unklaren Befunden wird die Untersuchung wiederholt.
- Blutanalyse: Hierbei wird die Konzentration des Schwangerschaftshormons hCG (humanes Choriongonadotropin) im Blut bestimmt. Bei einer normalen Schwangerschaft steigt der hCG-Wert stark an. Liegt eine Eileiterschwangerschaft vor, ist der Anstieg der hCG-Konzentration oft geringer oder der Wert kann sogar absinken. Eine Kontrolle des hCG-Wertes über 48 Stunden kann Aufschluss geben, ob der Anstieg adäquat ist.
Manchmal wird auch abgewartet, ob sich die Schwangerschaft von selbst zurückbildet, insbesondere wenn die Patientin beschwerdefrei ist und die hCG-Konzentration niedrig ist oder sinkt. Dies erfordert jedoch eine sehr engmaschige ärztliche Überwachung.
Behandlung einer Eileiterschwangerschaft
Die Behandlung einer Eileiterschwangerschaft zielt darauf ab, das Schwangerschaftsgewebe zu entfernen und lebensbedrohliche Komplikationen zu verhindern. Die Wahl der Behandlungsmethode hängt vom Stadium der Schwangerschaft, der Lage der Einnistung, der Höhe des hCG-Wertes und dem allgemeinen Zustand der Patientin ab.
Operative Behandlung
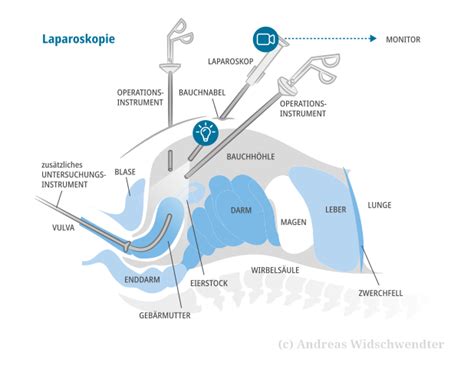
In den meisten Fällen ist eine Operation notwendig, insbesondere wenn akuter Handlungsbedarf besteht, starke Schmerzen auftreten oder eine Ruptur des Eileiters vorliegt. Heute wird in der Regel ein minimalinvasiver Eingriff mittels Bauchspiegelung (Laparoskopie) durchgeführt. Dabei werden über kleine Einschnitte in der Bauchdecke chirurgische Instrumente und eine Kamera eingeführt.
- Salpingotomie: Bei diesem Verfahren wird der Eileiter erhalten. Das Schwangerschaftsgewebe wird über einen kleinen Schnitt in der Eileiterwand entfernt.
- Salpingektomie: Hierbei wird der gesamte betroffene Eileiter entfernt. Dies ist notwendig, wenn der Eileiter irreparabel geschädigt ist, Komplikationen auftreten oder bei abgeschlossener Familienplanung.
Die Laparoskopie hat den Vorteil einer kürzeren Operationszeit, geringeren Blutverlusts und schnelleren Genesung. In Notfällen, bei ausgedehnten Verwachsungen oder akuter Blutung, kann eine Operation mit Öffnung der Bauchhöhle (Laparotomie) notwendig sein.
Medikamentöse Behandlung
Eine frühe Eileiterschwangerschaft ohne größere Blutungen und mit einem noch kleinen Embryo (unter 4 cm) und einem hCG-Wert unterhalb eines bestimmten Schwellenwerts kann medikamentös behandelt werden. Hierfür wird häufig das Medikament Methotrexat (MTX) eingesetzt. Dieses Zellgift hemmt das Wachstum und die Vermehrung der Zellen, was zum Absterben des embryonalen Gewebes führt.
Methotrexat kann intravenös, intramuskulär oder direkt in das Schwangerschaftsgewebe injiziert werden. Der Vorteil dieser Methode ist, dass der Eileiter nicht verletzt wird und keine Vernarbungen entstehen, die eine zukünftige Schwangerschaft beeinträchtigen könnten. Nach der medikamentösen Therapie ist eine engmaschige ärztliche Kontrolle unerlässlich, um den Abfall des hCG-Wertes zu überwachen und das Zurückbleiben von Gewebe auszuschließen.
Abwartendes Verhalten
In sehr seltenen Fällen, bei Beschwerdefreiheit und einer niedrigen oder abfallenden hCG-Konzentration, kann ein abwartendes Verhalten in Betracht gezogen werden. Dies erfordert jedoch eine sehr hohe Eigenverantwortung der Patientin und eine regelmäßige Überprüfung des Fortschritts, da jederzeit eine operative Intervention notwendig werden kann.
Nach einer Eileiterschwangerschaft
Nach der Behandlung einer Eileiterschwangerschaft ist es wichtig, das Gespräch mit der Ärztin oder dem Arzt über zukünftige Schwangerschaften zu suchen.
Wieder schwanger werden
Grundsätzlich ist eine erneute Schwangerschaft nach der Behandlung einer Eileiterschwangerschaft möglich. Es wird jedoch empfohlen, nach einer Operation einige Monate (etwa ein halbes Jahr) zu warten, damit der Eileiter heilen kann und das Risiko einer erneuten Eileiterschwangerschaft verringert wird. Nach einer medikamentösen Behandlung mit Methotrexat wird aus Sicherheitsgründen empfohlen, ein halbes bis zu einem ganzen Jahr mit einem erneuten Schwangerschaftsversuch zu warten, da das Medikament für Embryonen schädlich ist.
Das Risiko, erneut eine Eileiterschwangerschaft zu erleiden, ist nach einer überstandenen Eileiterschwangerschaft erhöht. Die Wahrscheinlichkeit, schwanger zu werden, kann nach einer Operation oder medikamentösen Behandlung vermindert sein, insbesondere wenn ein Eileiter entfernt wurde. Dennoch bleibt die Fruchtbarkeit in der Regel erhalten, besonders wenn mindestens ein gesunder Eileiter und ein Eierstock vorhanden sind.
Psychische Belastung
Eine Eileiterschwangerschaft muss immer abgebrochen werden. Wie jeder Schwangerschaftsabbruch stellt auch dieser eine erhebliche emotionale Belastung für die betroffenen Frauen und ihre Partner dar. Unterstützung finden Betroffene bei Familie und Freunden, in Selbsthilfegruppen oder bei medizinischem Fachpersonal.
Weitere wichtige Aspekte
- Anti-D-Prophylaxe: Bei Frauen mit negativem Rhesusfaktor der Blutgruppe ist nach einer Eileiterschwangerschaft eine Anti-D-Prophylaxe notwendig, um die Bildung von Antikörpern gegen ein mögliches späteres Kind zu verhindern.
- Kontrolle des Schwangerschaftshormons: Nach der Behandlung ist eine regelmäßige Kontrolle des hCG-Wertes im Blut unerlässlich, um sicherzustellen, dass kein Schwangerschaftsgewebe zurückgeblieben ist.
Eileiterschwangerschaft: Ursachen, Symptome und Behandlung
tags: #arzt #eileiter #durchtrennt #bauch #op