Die künstliche Befruchtung ist eine medizinische Behandlung, die darauf abzielt, eine Schwangerschaft herbeizuführen. Der biologische Prozess beginnt mit dem Zusammentreffen von Spermien und einer Eizelle und endet mit der Vereinigung ihrer haploiden Chromosomensätze, was zur Entstehung einer Zygote führt. Diese Zygote enthält das Genom beider Elternteile.
Grundlagen der menschlichen Fortpflanzung und künstliche Befruchtung
Die menschlichen Keimzellen bilden die Grundlage für die Fortpflanzung. Eine reife Eizelle, nach dem Absaugen aus dem Eierstock der Frau sichtbar (oft mit einem roten Kreis markiert, der das Polkörperchen zeigt), ist bereit für die Befruchtung. In den ersten Tagen nach der Befruchtung finden die ersten Zellteilungen statt. Ein vielversprechender Embryo im Zehnzellstadium kann am dritten Tag beobachtet werden.
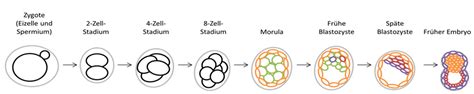
Am fünften Tag entwickelt sich im Inneren des Embryos ein Hohlraum, was zur Bildung einer Blastozyste führt. Diese winzige Hohlkugel repräsentiert eine erste Spezialisierung der Zellen: Die dunklere Zellansammlung wird später den Embryo bilden, während die Zellen der Außenfläche, das Trophektoderm, die Plazenta entwickeln.
Anwendungsbereiche und Zielgruppen der künstlichen Befruchtung
Künstliche Befruchtung wird eingesetzt, um Einzelpersonen oder Paaren mit Kinderwunsch zu einem Kind zu verhelfen, wenn eine natürliche Empfängnis nicht möglich ist oder nicht gewünscht wird. Bei über 90 % der betroffenen heterosexuellen Paare liegen körperliche Ursachen für die Kinderlosigkeit zugrunde. Die Methode wird jedoch auch von lesbischen Paaren und alleinstehenden Frauen genutzt, die keinen Partner haben.
In der Tierzucht wird ein ähnlicher Vorgang als künstliche Besamung bezeichnet.
Historische Entwicklung der künstlichen Befruchtung
Die Anfänge der künstlichen Befruchtung reichen bis ins 18. Jahrhundert zurück. Der italienische Physiologe Lazzaro Spallanzani unternahm erste Versuche mit der künstlichen Befruchtung von Froscheiern. Im 19. Jahrhundert widmete sich der französische Mediziner Girault intensiv der künstlichen Befruchtung beim Menschen. Seine Studie aus dem Jahr 1869, "Etude sur la génération artificielle dans l’espèce humaine", dokumentiert seine Forschungen, die zunächst an Tieren, insbesondere Hunden, erfolgreich durchgeführt wurden.
Girault beschrieb seine Methode zur künstlichen Befruchtung beim Menschen, die unter anderem die Verwendung einer kleinen Spritze oder eines Ansatzrohrs beinhaltete. Er zog es vor, das Sperma in eine Sonde zu gießen und diese in den Halskanal des Uterus einzuführen, um sicherzustellen, dass das gesamte Sperma in die Gebärmutter gelangt.
Ein bemerkenswerter Fall aus dem Jahr 1838, den Girault beschrieb, betraf die künstliche Befruchtung einer 23-jährigen Frau. Nach anfänglicher Ablehnung durch ihren 35-jährigen Ehemann willigte die Frau ein. Die erste Injektion mit einem speziell präparierten Katheter, gefüllt mit dem Sperma des Mannes, fand am 27. April statt. Die Prozedur wurde am 5. Juni wiederholt, und die Frau wurde schwanger, was zu einer Geburt am 1. [Datum nicht vollständig angegeben] führte.
Ein weiterer wichtiger Schritt in der Geschichte der künstlichen Befruchtung war die Pionierarbeit von Berthold P. Wiesner. Zusammen mit Mary Barton betrieb er von 1940 bis 1960 eine Fruchtbarkeitsklinik in London, wo Frauen mit unfruchtbaren Männern Spendersamen erhielten. Der Durchbruch gelang 1978 mit der Geburt von Louise Brown, dem ersten "Retortenbaby", das im Reagenzglas gezeugt wurde. Louise Brown ist mittlerweile selbst Mutter.
Rechtliche Rahmenbedingungen und ethische Aspekte in Deutschland
In Deutschland darf die künstliche Befruchtung nur von einem Arzt vorgenommen werden und erfordert die Einwilligung beider Partner. Das Embryonenschutzgesetz (ESchG) spielt eine zentrale Rolle und verbietet unter anderem die Leihmutterschaft und die Präimplantationsdiagnostik (PID), insbesondere die Auswahl des genetischen Geschlechts. Auch die künstliche Befruchtung einer Eizelle mit dem Samen eines Mannes nach dessen Tod ist verboten.
Früher war es Ärzten in Deutschland nur gestattet, Inseminationen bei verheirateten Frauen durchzuführen. Alleinstehende oder homosexuelle Frauen, die diesen Weg zur Erfüllung ihres Kinderwunsches wählten, mussten die Prozedur eigenständig vornehmen. Aktuelle Richtlinien der Bundesärztekammer erlauben es Ärzten mittlerweile, auch bei unverheirateten Frauen Inseminationen vorzunehmen, sofern der Samenspender in einer festen Partnerschaft mit der Frau steht und seine Vaterschaft anerkennt. Die Zulässigkeit der Insemination für verpartnerte lesbische Frauen ist weiterhin umstritten.
Die Eizellspende ist in Deutschland verboten, während sie in vielen anderen Ländern wie Spanien, Belgien, den USA und Tschechien erlaubt ist. Dies ermöglicht deutschen Paaren, ihren Kinderwunsch im Ausland zu erfüllen. Das Durchschnittsalter spendender Frauen liegt bei etwa 24 Jahren.
Der Europäische Gerichtshof für Menschenrechte hat sich mehrfach mit Fragen der Eizellspende befasst. Ein Urteil von 2010, das ein Verbot der Eizellspende bei gleichzeitig zulässiger künstlicher Befruchtung als ungerechtfertigte Ungleichbehandlung einstufte, wurde später wieder aufgehoben.
Methoden der künstlichen Befruchtung
Es gibt verschiedene Methoden der künstlichen Befruchtung, die je nach individueller Situation angewandt werden:
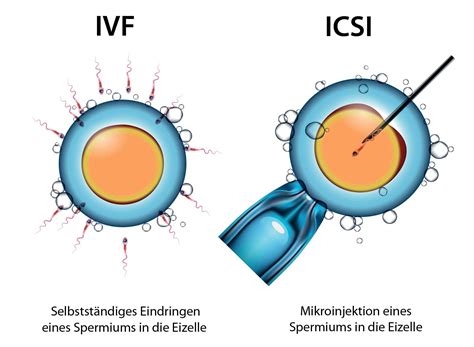
- Insemination: Bei dieser Methode werden Samenzellen direkt mit einer Spritze oder einem weichen Katheter in die Gebärmutter (intrauterin), den Gebärmutterhals (intrazervikal) oder den Eileiter (intratubar) gespritzt, um eine Schwangerschaft zu ermöglichen.
- In-Vitro-Fertilisation (IVF): Bei der IVF werden der Frau befruchtungsfähige Eizellen entnommen und in einer Nährlösung mit den Samenzellen des Partners befruchtet. Die befruchteten Eizellen werden anschließend in die Gebärmutter der Frau transferiert.
- Mitochondriale Austauschtherapie: Seit 1997 wird diese Methode angewandt. Dabei wird der Zellkern einer in vitro befruchteten Eizelle der Mutter entfernt und in eine entkernte Eizelle einer Spenderin eingesetzt. Dies führt dazu, dass ein kleiner Teil des Erbguts (Mitochondrien) von der Eizellspenderin weitergegeben wird. Das Genom eines so erzeugten Embryos besteht aus den Erbinformationen von drei Personen.
Statistiken und Erfolgsraten
Weltweit wurden bis Juli 2014 schätzungsweise fünf Millionen Babys durch künstliche Befruchtung geboren. Die Erfolgsrate variiert je nach Behandlungstyp und liegt bei etwa 20-30 %.
In Deutschland wurden im Jahr 2003 etwa 20.000 Kinder nach assistierten Reproduktionstechnologien (ART) geboren, was etwa zwei Prozent aller Neugeborenen entsprach. Im Jahr 2020 erreichte die Zahl der künstlichen Befruchtungen in Deutschland während der Corona-Einschränkungen einen Höchststand mit 108.000 Behandlungen in Kinderwunschzentren.
Finanzierung und Kostenübernahme
Seit dem Gesundheitsreformgesetz von 1988 zählen Leistungen zur Herstellung der Empfängnis- oder Zeugungsfähigkeit zur Krankenbehandlung. Mit dem Gesetz vom 26. Juni 1990 wurde die Finanzierung medizinischer Maßnahmen zur Herbeiführung einer Schwangerschaft in das SGB V aufgenommen.
Das GKV-Modernisierungsgesetz senkte zum 1. Januar 2004 die Leistungen der gesetzlichen Krankenversicherung. Statt 100 % für bis zu vier Versuche werden nun 50 % für maximal drei Versuche übernommen. Einige gesetzliche Krankenkassen gewähren zusätzliche Leistungen.
Die gesetzlichen Krankenkassen übernehmen die Kosten für medizinische Maßnahmen zur Herbeiführung einer Schwangerschaft unter bestimmten Voraussetzungen: Die Maßnahmen müssen eine hinreichende Aussicht auf Erfolg haben, die Antragsteller müssen verheiratet sein, die weibliche Versicherte das 25. Lebensjahr vollendet und das 40. Lebensjahr noch nicht überschritten haben, und männliche Versicherte das 50. Lebensjahr noch nicht überschritten haben.
Im Mai 2007 entschied der Bundesfinanzhof, dass auch unverheiratete Frauen die Kosten einer künstlichen Befruchtung als außergewöhnliche Belastung abziehen können. Das Bundessozialgericht bestätigte im März 2009 die Zulässigkeit der Altersgrenze von 40 Jahren für die Ehefrau für Leistungen der Krankenkassen.
Viele Bundesländer haben die Kostenerstattung der gesetzlichen Krankenkassen auf 100 % für die ersten drei Behandlungsversuche aufgestockt.
Recht auf Kenntnis der Abstammung und Vaterschaft
Kinder, die seit dem 1. Juli 2018 gezeugt wurden, haben in Deutschland einen rechtlichen Anspruch auf Auskunft über den Samenspender. Ein Samenspenderregister wurde zu diesem Zweck eingerichtet.
Bei der homologen Insemination (Verwendung des Spermas des Ehemanns oder Partners) ergeben sich hinsichtlich Abstammung, Sorgerecht und Unterhalt keine Besonderheiten gegenüber einem auf natürlichem Weg gezeugten Kind. Bei der heterologen Insemination (Verwendung von Spendersamen) ist die Frau, die das Kind geboren hat, rechtlich die Mutter und grundsätzlich alleinsorgeberechtigt. Partner oder Partnerin der Mutter, die in einer verfestigten Lebensgemeinschaft leben, können die Vaterschaft anerkennen.
Die gerichtliche Feststellung der Vaterschaft des Samenspenders ist bei ärztlich unterstützter heterologer Insemination ausgeschlossen. Dies entbindet Männer, die keine elterliche Verantwortung übernehmen wollen, von unterhaltsrechtlichen Ansprüchen.
Befruchtung der Eizelle im Video
tags: #abbildung #kunstliche #befruchtung